da Leadership Medica n. 1 del 2000
La condotta terapeutica di un Aneurisma dell'aorta addominale(AAA) può variare, oltre che per la presenza di patologie vascolari in altre sedi, anche in rapporto con la coesistenza di condizioni locali di rischio chirurgico aumentato e, soprattutto per l'associazione con patologie intraddominali non vascolari di tipo neoplastico e non.
Le incidenze, in portatori di AAA, di concomitanti neoplasie maligne varia dal 5.1% all'1.5% (personale), mentre le affezioni addominali non maligne presentano incidenze del 5%,( personale 3.5%). L'incidenza di interventi addominali associati ad intervento per AAA varia a seconda del tipo di patologia: per le colecistectomie si passa dal 3% personale al 7.5%, per le nefrectomie dallo 0.6 al 2% personale, per le plastiche erniarie i valori si attestano sullo 0.6-0.7%. La mortalità, negli interventi associati in simultanea presenta, a fronte del valore della chirurgia aortica isolata dell'8.6% di Ochsner (1% personale) valori rispettivamente del 5.8% e dello 0.9% nella chirurgia aortica associata ad altro intervento non vascolare.
In caso di lesioni sincrone richiedenti un intervento chirurgico, assume un particolare rilievo la sequenza temporale o timing secondo il quale devono essere pianificate le procedure operatorie di aggressione rispettivamente della patologia vascolare e dell'affezione non vascolare associata. Infatti in tale situazione è fondamentale determinare se la chirurgia simultanea comporti un reale beneficio per il paziente o se, al contrario, possa generare un rischio aumentato importante dell'intervento e/o delle perdite ematiche o se, infine, non si determini un aumento dei tassi di morbilità/mortalità.
Nel bilancio preoperatorio è indubbio che un' indicazione rilevante è rappresentata dal processo evolutivo dell'AAA, il cui un indicatore attendibile di rischio di rottura è rappresentato dal calibro della dilatazione stessa: infatti è dimostrato che un AAA con diametro superiore a 6 cm presenta un rischio di complicazioni del 46% rispetto al 31% degli AAA di dimensioni inferiori. Più precisamente gli AAA possono essere suddivisi in tre categorie, per percentuali di rischio di rottura: 9.5% per AAA < 5 cm, 36% per diametro tra 5 e 7 cm e 76% per diametro superiore a 7 cm, per raggiungere il 95% per le forme con diametro 10 cm. Ciò in conformità anche con il tasso medio di crescita annua dell'AAA che è di 5.29 mm per le forme tra 30 e 39 mm di diametro, di 6.88 mm per quelli compresi tra 40 e 49 mm. e di 7.45 mm per quelli superiori a 50 mm. L'evoluzione di tali AAA è condizionata, oltre che dalla morfologia della sacca, dalla presenza di un'ipertensione arteriosa, di BPCO e dall'evoluzione del diametro trasverso rispetto a quello anterolaterale.
A.A.A E CONDIZIONI LOCALI DI RISCHIO CHIRURGICO AUMENTATO
Tali condizioni sono solitamente rappresentate:
1 - da estese aderenze visceroviscerali o visceroparietali, secondarie a pregressi interventi chirurgici addominali, a peritoniti, a traumi o ad irradiazioni. In tali situazioni una laparotomia può portare ad apertura accidentale di un'ansa con conseguente contaminazione batterica della protesi;
2 - dalla presenza di un'ilo- o colostomia e da derivazioni urinarie cutanee che, oltre che motivo di difficoltà tecnica, possono rappresentare potenziali fonti di contaminazione batterica; inoltre è necessario considerare che tali stomie sono, nella maggioranza dei casi, eseguite per neoplasie, per cui è indispensabile accertare che il quadro neoplastico sia sotto controllo;
3 - da modificazioni anatomiche legate o indotte da atti chirurgici antecedenti.
AAA e PATOLOGIE ADDOMINALI NON NEOPLASTICHE
Tutti gli Autori sono attualmente d'accordo nell'affermare che gli interventi sul tratto gastroenterico e sulle vie biliari non vanno mai associati ad un intervento sull'aorta, in particolare se essi comportano la fuoruscita di liquidi organici. Al contrario è possibile praticare atti chirurgici , come la vagotomia, quando indicata.
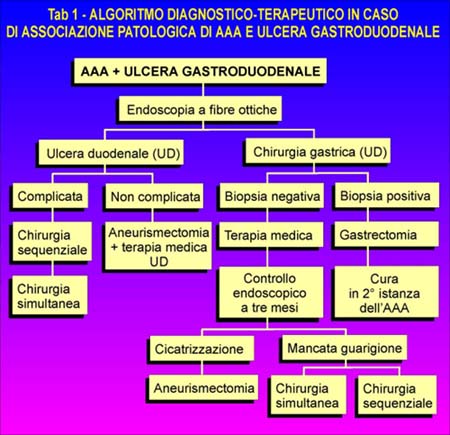
Per quanto riguarda gli AAA e l'ULCERA GASTRODUODENALE, saranno i caratteri della lesione che determineranno la scelta terapeutica, secondo l'algoritmo riportato in Tab. 1.
L'ERNIA JATALE può prevedere un trattamento chirurgico associato, poiché questo non comporta un rischio settico. L'indicazione chirurgica in simultanea pare giustificata quando:
- l'ernia è sintomatica e diagnosticata nel preoperatorio;
- l'ernia è già stata responsabile di esofagite con o senza sanguinamento, esofagite di cui si deve valutare l'importanza.
A seconda del tipo di ernia si può sintetizzare l'atteggiamento come esposto nella tab. 2.

LE ERNIE ED I LAPAROCELI ADDOMINALI sono frequenti nei portatori di AAA e testimoniano la probabile deficienza generalizzata dei tessuti connettivi. L'associazione varia da 1.2% a 5.9%, tenendo conto che, oltre il 12% dei pazienti è già stato sottoposto ad interventi di plastica erniaria al momento della scoperta dell'AAA.
Il trattamento può essere contemporaneo poiché il rischio di contaminazione è quasi nullo, mentre quello di un'occlusione postoperatoria da strozzamento erniario non è indifferente e può rappresentare fonte di potenziale sepsi. In particolare l'ernia inguinale può essere trattata per via endoaddominale in contemporanea con risultati solitamente modesti, oppure con tecnica secondo Trabucco o Lichtenstein nella stessa seduta, soprattutto se la porta erniaria è stretta e quindi a maggior rischio di complicanze.
La presenza di una LITIASI DELLA COLECISTI non è infrequente, dato che ,in pazienti con età superiore a 50 anni, essa sembra presente nel 20-25% dei soggetti affetti da AAA. e non è raro che un quadro clinico, attribuibile ad una patologia dell'albero biliare, mascheri la presenza di un AAA.
La storia naturale della litiasi della colecisti è tuttavia differente a seconda che essa sia sintomatica o meno (Tab. 3).

La colecistectomia prima dell'AAA pare una sequenza logica terapeuticamente in caso di complicanza acuta infettiva di una litiasi colecistica quali la colecistite, l'angiocolite o la pancreatite.
Inoltre la colecistectomia prima dell'AAA trova ragione nel fatto che le colture sistematiche della bile, nei pazienti affetti da colelitiasi, sono risultate positive nel 10-30% dei casi e che la mortalità per colecistite, dopo intervento per AAA ,è tuttora elevata. La conoscenza quindi di colecistopatia nel preoperatorio autorizza l'intervento, possibilmente per via laparoscopica, valutando in questo caso il rischio di rottura aneurismatica legato al pneumoperitoneo, rottura che può avvenire per AAA di ampio diametro o con pareti fragili o blisters. Il riscontro intraoperatorio deve, secondo alcuni, condurre ad una colecistectomia associata, per evitare complicanze potenzialmente letali.
Il protocollo diagnostico-terapeutico di questa associazione può seguire l'iter segnalato nella tab. 4.

La presenza di AAA e di UROLITIASI comporta la diagnosi differenziale, in fase acuta, dell'eziologia della sintomatologia dolorosa. La concomitanza di queste due patologie, in ogni caso, può far insorgere dubbi circa le opzioni terapeutiche. Infatti è ritenuta controindicata, per la calcolosi renale, la litotrissia extracorporea ad onde d'urto, data la possibilità di indurre o di accelerare la rottura dell'AAA. Pare più corretto, quando possibile, utilizzare la terapia endoscopica. In caso di un intervento chirurgico che preveda l'apertura delle vie urinarie, parrebbe più cautelativo non eseguire, nella stessa seduta, i due interventi, ma di posporre quello urologico di qualche settimana. In ogni caso, anche per questo settore, vale il principio della presenza o assenza di sintomatologia urinaria; in caso di urolitiasi sintomatica, questa va raffreddata e, previa urocoltura, va instaurata un'adatta terapia per sterilizzare le urine.
Per quanto concerne le NEOPLASIE sia RENALI che VESCICALI, anche se la letteratura consiglia interventi i due tempi, di recente abbiamo attuato le nefrectomie per neoplasie in un solo tempo con l'AAA, analogamente alle derivazioni con neovescica, durante le quali abbiamo fatto precedere, durante l'intervento in simultanea, il trattamento dell'AAA al confezionamento della neovescica, con ottimi risultati immediati ed a distanza di oltre 2 anni. Infatti gli interventi in due tempi separati prevedono prima il trattamento dell'aneurisma, onde ovviare a possibili danni da legatura dei vasi ed altre complicanze che potrebbero rendere difficile il confezionamento della neovescica. Al contrario, se la neovescica viene confezionata per prima, a distanza già di un mese si manifesta una fibrosi del retroperitoneo che rende l'intervento sull'AAA più difficile, tenendo anche presente che la neovescica resta, anatomochirurgicamente, anteriore all'aorta.
In caso di LESIONI PANCREATICHE NON NEOPLASTICHE occorre valutare il rischio di possibili complicanze settiche di origine pancreatica successive al trattamento della patologia vascolare e le possibilità di successo, per le cisti , con un trattamento evacuativo tramite drenaggio percutaneo Eco o TC guidato. Inoltre è opportuno che, qualora la pancreatectomia non necessiti di derivazioni nel canale digerente, essa venga eseguita nello stesso intervento, analogamente a quanto abbiamo eseguito di recente in un caso di neoplasia del corpo e coda del pancreas associato ad AAA.
In caso di PANCREATITE ACUTA invece, soprattutto se associata ad una concomitante litiasi biliare, la simultaneità dei due interventi è controindicata: la stadiazione prevede il trattamento della pancreatite, quindi quella della calcolosi biliare e, a condizioni stabilizzate, un intervento differito dell'AAA.
L'APPENDICECTOMIA profilattica per appendici "innocenti" non ha alcun significato; al contrario il riscontro di un AAA in corso di appendicectomia motivata, induce a differire, anche se di poco, l'intervento vascolare. Il riscontro occasionale di appendicopatia "subacuta" o detta anche "cronica", analogamente al DIVERTICOLO DI MECKEL, fa ritenere meno rischiosa per l'innesto protesico aortico, un'appendicectomia con affondamento del moncone e protezione omentale, piuttosto che lasciare in sede un'appendice suscettibile di insidiose riacutizzazioni.
Analoghe considerazioni possono valere per la DIVERTICOLOSI DEL COLON e per le sue complicazioni: le resezioni intestinali non possono essere associate, in un tempo, alla chirurgia vascolare protesica.
La coesistenza di un AAA con una patologia di pertinenza chirurgica dell'APPARATO GENITALE FEMMINILE non risulta, stranamente, molto frequente. Se la patologia uteroannessiale è asettica, non esistono particolari problemi ad associare o meno l'intervento vascolare; in caso di fenomeni settici, anche solo presunti, sarà indispensabile prima sterilizzare i foci batterici e, dopo almeno 30 giorni, intervenire sull'aorta. Sono da prendere in particolare considerazione, in questi casi associati, gli interventi sia per via vaginale che per via laparoscopica prima, durante o dopo intervento per AAA.
A.A.A. e CHIRURGIA LAPAROSCOPICA
Al momento attuale si tratta di un'esperienza che non ha ancora fornito dati esaurienti. Si è al corrente, per certo, che l'insufflazione di CO2 onde ottenere un pneumoperitoneo è caratterizzata da una pressione endoaddominale di 12-20 mm. Hg, tale da far collabire le vene iliache. Tale valore pressorio, se raggiunto gradualmente ( anche al momento della decompressione) in presenza di un AAA non dovrebbe influire sugli AAA di piccole dimensioni senza indicatori presenti di possibile rottura; altrettanto, non per esperienza, ma per logica non si può affermare per gli AAA di grosse dimensioni. Al contrario invece, per i pazienti già operati per AAA, è auspicabile la celioscopia; è bene ricordare però che, in caso di precedente intervento, aumentano i rischi di perforazione intestinale al momento dell'introduzione dei trocarts nonché le difficoltà inerenti alla possibile presenza di aderenze peritoneali postoperatorie che potrebbero richiedere rischiose manovre di viscerolisi.
AAA E NEOPLASIE
L'AAA ,prediligendo la sesta e settima decade di vita, presenta incidenze ed esordio simili alla patologia neoplastica, la cui frequenza aumenta con l'aumentare dell'età. In un'indagine da noi condotta su 1219 pazienti deceduti per patologie vascolari, abbiamo riscontrato un'incidenza di neoplasie maligne del 5.5%, con prevalente localizzazione al polmone (19.1%).
Le situazioni che forzano il chirurgo ad una scelta quasi obbligata, nella la chirurgia d'elezione possono comprendere:
- pazienti con patologia neoplastica intra- o extraddominale diagnosticata e trattata prima della scoperta dell'AAA;
- pazienti nei quali la diagnosi delle due affezioni è preoperatoria;
- pazienti nei quali, durante un intervento chirurgico per neoplasia intraddominale, venga rilevato un AAA passato misconosciuto;
- pazienti nei quali, durante un intervento per AAA, venga scoperta una neoplasia intraddominale in precedenza non diagnosticata.
Nella valutazione generale le variabili da considerare sono:
- l'urgenza o meno del trattamento dell'AAA sintomatico, asintomatico o in rottura;
- il carattere acuto o cronico della patologia addominale;
- il carattere benigno o maligno di tale lesione e la sua evolutività a breve termine;
- la diagnosi eseguita nel pre- o intraoperatorio;
- le varie opzioni tecniche chirurgiche delle due lesioni, compresa la possibilità attuale di un posizionamento di endoprotesi negli AAA;
- il tasso di rischio del trattamento simultaneo.
A questo consegue la necessità di determinare:
- l'ordine di priorità del trattamento;
- il tempo ideale da far intercorrere tra i due interventi;
- il rischio di complicanze postoperatorie precoci o tardive della patologia dilazionata;
- il tasso di mortalità e morbilità dei due interventi separati o in simultanea;
- la conoscenza dei trattamenti non solo chirurgici ma anche chemioterapici e radianti della patologia neoplastica.
Nella pratica clinica è opportuno fissare la priorità terapeutica in base:
a - alla lesione che mette più direttamente in pericolo la vita del paziente;
b - al rischio di contaminazione settica;
c - all'estensione della malattia neoplastica.
Nel settore delle NEOPLASIE DEL TUBO DIGERENTE la simultaneità dell'atto operatorio invoca criteri di scelta appropriati, non escludendo a priori la possibilità di un intervento simultaneo anche seguendo due differenti vie di accesso chirurgico, soprattutto quando esista la possibilità di una contaminazione batterica.E' però indubbio che la concomitanza di due interventi di chirurgia maggiore può contribuire ad aumentare il rischio perioperatorio.
E' opportuno ed auspicabile che l'intervento in contemporanea avvenga quando sussistano almeno due delle seguenti condizioni:
- le condizioni del paziente consentono o meno un intervento in due tempi;
- vi sia rischio accertato di rottura aneurismatica;
- vi sia rischio d'evoluzione acuta, a breve termine, della patologia neoplastica;
- vi sia una rapida evoluzione della neoplasia, come può avvenire nel carcinoma gastrico;
- le condizioni generali del paziente si rivelino tali da sopportare un atto chirurgico, con relativa narcosi prolungata, esteso nel tempo;
Per ragioni di sintesi riportiamo i protocolli sinottici degli atteggiamenti da tenere in presenza di varie patologie addominali (Tab. 5-6).


La concomitanza, in pazienti portatori di AAA, di condizioni locali di rischio chirurgico aumentato e/o di patologie non vascolari soprattutto neoplastiche deve indurre l'operatore a pianificare razionalmente il trattamento, valutando con scrupolo i rischi/benefici derivanti dalla propria scelta terapeutica. In caso di lesioni sincrone, diagnosticate contemporaneamente e richiedenti un intervento chirurgico, assume particolare rilevanza la sequenza temporale secondo cui pianificare ed attuare le procedure operatorie di aggressione rispettivamente dell'AAA e dell'affezione non vascolare, tenendo conto che, dopo consenso informato ben specificato e compreso, dal punto di vista psicologico per il paziente è preferibile un solo intervento, a meno che lo stesso non manifesti parere discordante.
Qualora si decida di procedere con diverse sedute operatorie differite, occorrerà stabilire:
- se trattare prima l'AAA o la malattia associata;
- di quanto distanziare nel tempo gli interventi chirurgici;
- quale patologia trattare per prima;
- quale timing chirurgico possa migliorare la prognosi del paziente , offrendogli maggiori garanzie di sicurezza immediate ed a distanza.
Nel bilancio decisionale preoperatorio presentano un particolare peso:
- il rischio di rottura dell'AAA;
- la prognosi legata alla presenza della neoplasia;
- il rischio di infezione protesica derivante dal trattamento chirurgico della neoplasia associata all'AAA;
- il rischio operatorio cumulativo;
- la presenza o meno di una situazione di emergenza vascolare o a carico della neoplasia.
Nella Tab. 7 vengono esposte le conclusioni di quanto detto sopra, mentre nella Tab. 8 sono sintetizzate le condizioni in chirurgia di elezione per giungere, nella Tab. 9, alla sintesi delle tre situazioni standard in cui il chirurgo si può trovare.
Infine, nella Tab. 10 vengono motivate le ragioni per cui si può o si deve intervenire in un solo tempo.




Alberto Maria Raso
Direttore
Cattedra di Chirurgia Vascolare
Università degli Studi di Torino
Bibliografia
1. D'Addato M., Stella A.: Aneurismi dell'aorta addominale. Problemi di tecnica chirurgica. Ciba-Geygy Ed. 1988
2. Fry RE,Fry WI: Cholelithiasis and aortic reconstruction. J.Vasc.Surg. 4:345,1986
3. Komori K, Okadome K,Funahashi S., Itoh H, Mori M.,Sugimachi K: Successfull simultaneous resection of abdominal aortic aneurysm and rectal cancer. Vasc. Surg. 28223,1994
4. Pistolese Gr,Ippoliti A.Pienabarca N, Ascoli Marchetti A,Crispo E,Tuccimei I, Martelli E: Trattamento di elezione di aneurismi dell'aorta addominale sottorenale. Patologie chirurgiche non vascolari associate. Atti delle giornate torinesi di chirurgia vascolare, pp.113, Torino 18-19 marzo 1994
5. Thau A, Palombi M,Senni GA, Bartoli S, Bochicchio O: Gli interventi per aneurismi dell'aorta addominale sottorenale associati ad altri interventi non vascolari di chirurgia addominale.Studio multicentrico ACOI. Boll.Soc.It.Chir. 14,82,1993
6. Casali G., Spaggiari A: Il trattamento chirurgico degli aneurismi dell'aorta addominale associati a patologia biliare o gastrointestinale. Chirurgia, vol.7 ,n 11, novembre 1994
7. Bahnini A.,Koskas F., Illuminati G.,Kieffer E: Anevrisme de l'aorte abdominale et pathologie digestive. In: Les anévrismes de l'aorte abdominale sous-rénale. Eds. AERCV,p.295,1990
8. Raso AM, Rispoli P, Zan S: Aneurismi dell'aorta addominale e patologie non vascolari associate. Centro Scientifico Ed. Torino 1996




