da Leadership Medica n. 8 del 2003
Abstract
Ridurre chirurgicamente del 25% - 30% il volume del polmone con resezioni multiple non anatomiche di aree non più funzionanti, mono o bilateralmente, attraverso vie d’accesso tradizionali o per via toracoscopica videoassistita, al fine di consentire una migliore funzione delle regioni residue meno malate, con conseguente miglioramento della morfologia della parete toracica, della conformazione del diaframma e della ridistribuzione della ventilazione, è oggi l’opzione chirurgica più importante e più recente che può essere offerta ai pazienti con enfisema grave. L’intervento era stato già concepito da Brantigan nel 1959, ma è stato modernizzato e riproposto da Cooper a metà degli anni ‘90, grazie alle nuove conoscenze scaturite dal trapianto di polmone. I meccanismi che determinano il miglioramento respiratorio e clinico restano tuttora inidentificati; tuttavia fra quelli proposti vi è il migliorato ritorno elastico che mantiene aperti i bronchioli terminali, il migliorato meccanismo respiratorio della parete toracica e del diaframma, il migliorato rapporto ventilazione/perfusione, la migliorata emodinamica per minore ostacolo al ritorno venoso. Risultati eccellenti, con bassa morbilità, sono stati conseguiti con riduzione volumetrica bilaterale simultanea sia per via sternotomica che toracoscopica videoassistita. Eguali risultati possono essere conseguiti con interventi monolaterali o bilaterali differiti sia per la classica toracotomia con risparmio muscolare sia per via toracoscopica, via che può vantare un minor trauma chirurgico. Tuttavia non è la via d’accesso che determina il risultato dell’intervento ma il tipo stesso dell’intervento che molto spesso è richiesto in pazienti fragili, compromessi nelle condizioni generali e psicologiche. Certamente una valida ed accettata riabilitazione respiratoria pre- e post operatoria può contribuire al conseguimento del successo chirurgico. In ogni caso è sempre bene tener presente che la riduzione di volume polmonare è un procedimento palliativo, ideato per debellare o migliorare la dispnea che affligge i pazienti enfisematosi, spesso ossigeno e farmaco dipendenti, e a consentire una vita quotidiana accettabile, anche se limitata rispetto a quella normale. La selezione dei pazienti è un momento importante e i criteri che la indirizzano sono ancora in evoluzione, includendo un sempre maggior numero di candidati. L’imaging sempre più tecnologicamente idoneo e gli esami funzionali più avanzati per la definizione più precisa possibile del danno parenchimale sono di valido supporto per il chirurgo per identificare e distinguere, all’intervento, le aree bersaglio dalle aree meno danneggiate del polmone e quindi per sottrarre quanto più possibile tessuto polmonare malato e favorire la funzione di quello sano residuo. I benefici che conseguono alla riduzione chirurgica del volume polmonare sia a breve che a lunga durata non sono stati ancora ben determinati per la mancanza di un adeguato follow-up. Tuttavia è certo che l’intervento, sia esso eseguito a cielo aperto che per via toracoscopica, determina miglioramenti soggettivi ed oggettivi significativi che possono essere dimostrati dalla spirometria, dall’ossigenazione, dalla ridotta dispnea ed infine dal cambiamento della vita dei pazienti. Un follow-up più prolungato potrà consentire valutazioni più precise e più convincenti. Esso, inoltre, potrà far scaturire nuove idee. I tempi, all’epoca di Brantingan, non erano maturi per una giusta valutazione della sua idea; ma il passare degli anni, con il progresso della tecnologia e la conquista di nuove conoscenze, ha dimostrato che si trattava di un’eccellente idea.
Introduzione
L’enfisema polmonare, per la sua incidenza e per l’elevata morbilità e mortalità, si colloca, fra i problemi di maggiore impegno delle istituzioni sanitarie mondiale. Il fumo di sigaretta è la causa principale di questa grave malattia che occasionalmente può insorgere anche in soggetti non fumatori ma con deficienza di alfa 1 antitripsina. L’enfisema è una malattia cronica progressiva che evolve verso una crescente invalidità e che comporta una mortalità di 47 uomini e 20 donne per 100.000 soggetti. Il trattamento medico convenzionale dell’enfisema, per diversi decenni, si è imperniato sull’impiego dei broncodilatatori, dei teofillinici e dei cortisonici, con risultati globalmente poco soddisfacenti e miglioramenti limitati specie se riferiti alla funzione polmonare, alla qualità della vita ed alla sopravvivenza. L’ossigenoterapia aggiuntiva impiegata al fine di mantenere al di sopra del 90% la saturazione di O2 si è dimostrata utile per la sopravvivenza, mentre la riabilitazione polmonare, il regime nutrizionale e il supporto psicosociale migliorano la capacità funzionale. In ogni caso, tutte queste modalità non migliorano significativamente la funzione polmonare né sono in grado di incidere sul progressivo deterioramento del parenchima. Il trapianto del polmone e la pneumoplastica riduttiva, nel panorama delle molte soluzioni proposte per trattare chirurgicamente l’enfisema, sono le sole che si sono evolute ed affermate. Realizzato da Hardy nel 1963 il trapianto di polmone si è affermato clinicamente nei primi anni ’80, grazie a progressi pneumologici e chirurgici. La pneumoplastica riduttiva, ideata da Brantigan, sul finire degli anni ’50, dopo un periodo di accantonamento, è stata rilanciata da Cooper nel 1995 grazie alle nuove conoscenze acquisite dal diffondersi del trapianto polmonare. Anche noi abbiamo ritenuto vantaggioso avvalerci di questa metodica con la quale abbiamo conseguito soddisfacenti risultati.
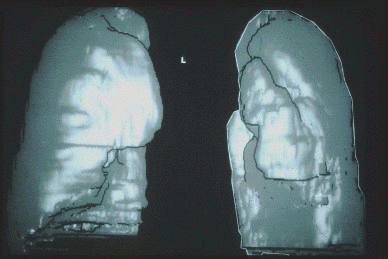
di grado avanzato e la marcata iperinsufflazione polmonare bilaterale
Cenni storici
L’impossibilità del trattamento medico a conseguire risultati stabili e duraturi, ha motivato la ricerca di modalità terapeutiche chirurgiche tese a migliorare il quadro clinico e la qualità della vita dei pazienti enfisematosi. Nel secolo trascorso, con questi intenti, sono stati proposti e realizzati interventi chirurgici che sono stati tutti via via accantonati per gli insoddisfacenti risultati offerti. Fra questi è inclusa la pneumoplastica riduttiva che fu proposta da Brantigan e consistente in resezioni non anatomiche di tessuto polmonare realizzata per via toracotomia. Il presupposto di questo intervento è quello di rimuovere porzioni di parenchima non più funzionanti che, riducendo il volume polmonare, consentono ai territori meno ventilati di meglio espandersi così riducendo l’ostruzione espiratoria e ripristinando il normale flusso aereo. Dopo diversi decenni, questo intervento è stato riconsiderato. Nel 1991 Wakabayashi per primo riferì dell’ablazione con laser di bolle in pazienti con enfisema diffuso mentre Crosa Dorado nel 1992 propose una tecnica originale di plicatura del tessuto enfisematoso. Nel 1995, Cooper rese più moderna la riduzione proposta da Brantigan eseguendola bilateralmente in un solo tempo e per via sternotomica. Nei primi 20 casi così operati non vi era mortalità operatoria e a seguito dell’intervento fu registrata una media dell’82% del volume espiratorio massimo per secondo e un significativo miglioramento della distanza percorsa in 6 minuti. Inoltre, molti pazienti furono svezzati dall’ossigeno. In studi randomizzati successivi è emerso che i risultati conseguiti con resezioni eseguite con suturatici meccaniche erano superiori a quelli osservati dopo laser ablazione; inoltre riduzioni bilaterali sono conseguiti risultati globalmente superiori a quelli degli interventi unilaterali. L’approccio videotoracoscopico si è dimostrato valido quanto la sternotomia per eseguire validamente l’intervento riduttivo.
Selezione dei pazienti
Individuare i pazienti che più si possono giovare dell’intervento riduttivo è l’obbiettivo principale dell’iter diagnostico preparatorio che si sviluppa in più fasi. In quest’ottica i candidati ideali sono quelli con enfisema eterogeneo localizzato ai lobi superiori associato a grave ostruzione delle vie aeree e a iperinsufflazione polmonare (Fig.1). La valutazione clinica iniziale comprende un’accurata anamnesi, l’esame obbiettivo, gli esami ematochimici compreso il dosaggio dell’alfa1-antitripsina e tutti gli altri di base idonei a definire lo stato generale del paziente. Il profilo funzionale respiratorio viene definito attraverso la spirometria, la pletismografia, la capacità di diffusione del monossido di carbonio (DLCO), l’emogasanalisi, e la determinazione del consumo d’ossigeno sotto sforzo. La misurazione della distanza percorsa in 6 minuti, l’ecocardiocolordoppler e, se necessario, il cateterismo cardiaco destro e la coronarografia completano un’altra fase più avanzata di indagine. Non meno importante è la valutazione della qualità della vita per la quale ci avvaliamo di questionari già sperimentati a questo scopo. Un momento di primo piano nella valutazione clinica è rappresentato dalle indagini radiografiche che vanno dalla radiografia eseguita in espirazione ed inspirazione massima, alla tomografia computerizzata ad alta risoluzione e alla risonanza magnetica perfusionale, tese tutte ad evidenziare la distribuzione e la morfologia dell’enfisema e in questo contesto le aree più enfisematose, le cosiddette aree bersaglio, cui il chirurgo mirerà nella resezione. Queste aree sono ancora più individuate con l’impiego della scintigrafia perfusionale e ventilatoria. I criteri di selezione che riscontrano maggior consenso per la pneumoplastica riduttiva si fondano principalmente nella evidenza radiografica di enfisema eterogeneo con prove di ipoperfusione polmonare e aree bersaglio resecabili, grave dispnea, FEV1 < 40%, volume residuo > 180% e capacità polmonare totale >120% ( Tab.1). Motivi di esclusione dall’intervento chirurgico sono l’età superiore a 80 anni, la mancata cessazione dal fumo di sigaretta per almeno 6 mesi, il peso corporeo superiore del 25% rispetto a quello ideale, la storia di empiema o pleurodesi nel lato da operare, l’ipercapnia e l’ipertensione polmonare grave, la presenza di bronchite, asma o bronchiettasie clinicamente evidenti, la coesistenza di gravi malattie o neoplasie associate con spettanza (aspettativa/speranza?) di vita inferiore a 12 mesi, e infine l’incapacità di completare un programma di riabilitazione respiratoria.
Tecnica chirurgica
La sternotomia mediana, la videotoracoscopia mono o bilaterale, e meno frequentemente, la toracotomia sia anteriore che laterale, sono gli approcci chirurgici impiegati per eseguire la pneumoplastica riduttiva la quale, a sua volta, comporta resezioni multiple non anatomiche con suturatici meccaniche, o la plicatura del parenchima sempre con suturatrici, o infine l’ablazione mediante l’impiego del laser. Fin dal 1995, noi abbiamo preferito avvalerci della videotoracoscopia per eseguire riduzioni, uni o bilaterali, con suturatrici meccaniche endoscopiche. Le riduzioni bilaterali sono state eseguite, in tempo unico o scadiate, in pazienti con enfisema bilaterale eterogeneo, mentre nei pazienti con enfisema asimmetrico abbiamo privilegiato riduzioni unilaterali. Sulla scorta delle immagini TC e scintigrafiche, si identificano le aree bersaglio che sono quelle che non si collassano a seguito dell’esclusione ventilatoria la quale viene garantita dall’intubazione a doppio lume. Abitualmente, queste aree sono nei lobi superiori dei quali si reseca approssimativamente il 50%, corrispondenti a circa 75g di tessuto polmonare per lato. La resezione polmonare viene condotta apponendo le suturatrici meccaniche, che ora non ricopriamo come prima con pericardio bovino, seguendo una curvatura che rimodella il polmone residuo, al fine di favorire la riespansione e la completa e rapida rioccupazione della cupola pleurica. Se necessario resezioni aggiuntive possono essere realizzate in territori enfisematosi degli altri lobi. Nei pazienti con enfisema da deficit di alfa1-antitripsina la riduzione con la stessa modalità viene realizzata prevalentemente nei lobi inferiori. I pazienti vengono estubati in sala operatoria; in genere meno del 3% di essi richiede la reintubazione. I drenaggi vengono mantenuti a caduta o in lievissima aspirazione, al fine di minimizzare le perdite aeree. Sin dal primo giorno postoperatorio viene messo in atto un programma di fisiochinesi terapia personalizzato per ogni paziente, allo scopo di facilitare la sua precoce mobilizzazione e la pervietà delle vie aeree.
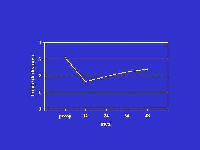

Meccanismi di miglioramento
I meccanismi fisiologici di miglioramento sono stati investigati in pazienti sottoposti a pneumoplastica riduttiva con resezione meccanica. Essi includono il miglioramento del ritorno elastico polmonare, la riduzione delle resistenze al flusso aereo ed il miglioramento della funzione dei muscoli respiratori. I pazienti con il più cospicuo incremento del ritorno elastico polmonare presentano, in genere, il miglioramento più significativo nella tolleranza all’esercizio fisico e la maggiore riduzione del volume residuo. Al miglioramento del ritorno elastico conseguono anche la riduzione della pressione transmurale ed il miglioramento dei flussi espiratori. Inoltre, la riduzione del volume residuo può facilitare la riconfigurazione del torace e del diaframma verso una forma normale e quindi più efficiente sotto il profilo meccanico. Infine, alla pneumoplastica può conseguire un miglioramento della funzione cardiaca destra, la cui causa può essere ricondotta ad una riduzione delle resistenze vascolari polmonari ed al migliorato ritorno venoso cavale inferiore. RISULTATI La mortalità operatoria non supera mediamente il 5%, mentre la degenza media può essere notevolmente abbreviata grazie all’impiego della videotoracoscopia. La pneumoplastica si è dimostrata in grado di determinare miglioramenti funzionali più significativi e più stabili di quelli conseguibili con la terapia medica e riabilitativa. In genere all’intervento bilaterale conseguono risultati migliori rispetto a quelli dell’intervento unilaterale, come dimostra il marcato miglioramento della FEV1, della tolleranza all’esercizio fisico, della qualità della vita, e la maggiore riduzione della TLC, del volume residuo e del grado di dispnea. In media la FEV1 migliora del 52% dopo intervento bilaterale e di circa il 28% dopo quello unilaterale. Noi abbiamo anche osservato che nei pazienti con enfisema asimmetrico l’intervento unilaterale può indurre miglioramenti simili a quelli conseguibili con il trattamento bilaterale. Per queste ragioni preferiamo oggi eseguire la pneumoplastica unilateralmente non solo nei casi in cui l’intervento bilaterale sia controindicato a causa di un precedente intervento toracico, di empiema o di pleurodesi, ma anche nei pazienti con enfisema marcatamente asimmetrico. I risultati dell’intervento bilaterale sono inoltre sovrapponibili sia che esso venga eseguito per via sternotomica che per via videotoracoscopica; risultati soddisfacenti sono anche stati conseguiti con l’impiego della via toracotomica classica e di quella toracotomica bilaterale con sternotomia trasversa. Qualunque sia l’approccio preferito per la pneumoplastica è ormai certo che i migliori risultati derivano dalla tecnica di resezione eseguita con l’ausilio delle suturatrici meccaniche, anche se risultati soddisfacenti possono essere ottenuti con la tecnica della plicatura polmonare. Non sembra invece esistere a tutt’oggi un ruolo per l’impiego routinario del laser nella chirurgia dell’enfisema diffuso. I miglioramenti clinici, talvolta così importanti da modificare radicalmente la qualità di vita dei pazienti operati, rendendo possibile la ripresa di un’attività lavorativa e di una normale vita di relazione, non sono tuttavia del tutto stabili e tendono nel tempo a deteriorarsi. In genere il massimo grado di miglioramento clinico si raggiunge verso il terzo quarto mese dall’intervento, e si mantiene poi inalterato per tutto il primo anno. La durata nel tempo dei benefici clinici non è a tutt’oggi ancora sufficientemente documentata da studi prospettici a lungo termine; si ritiene tuttavia, che dopo 2 anni, circa il 50% dei pazienti operati è ancora in condizioni migliori rispetto a quelle preoperatorie, mentre il 35% lo è anche a 4 anni. Uno dei quesiti ancora irrisolti riguarda la possibilità dell’intervento di migliorare la sopravvivenza a distanza dei pazienti severamente enfisematosi. Globalmente, sulla base 128 pazienti operati, noi abbiamo osservato una sopravvivenza a 4 anni del 76% che non si discosta da quella riportata da altri chirurghi. Ulteriori e più definitive informazioni circa i risultati della pneumoplastica riduttiva sono attese dal completamento di diversi studi prospettici condotti su larga scala e tuttora in corso.
Carcinoma polmonare ed enfisema
La riduzione di volume consente di resecare carcinomi polmonari in pazienti non candidati all’exeresi per via della loro insufficiente funzione respiratoria. In questa circostanza, la condizione ideale è quella di un carcinoma periferico localizzato in un territorio enfisematoso bersaglio oggetto della riduzione volumetrica polmonare. In pazienti selezionati, inoltre, sarà possibile anche l’exeresi di un lobo se questo è fortemente iperinsufflato e scarsamente perfuso. Se, infine, la lesione neoplastica è situata in un’area danneggiata, si può procedere, combinatamente e separatamente, sia ad una resezione cuneiforme o atipica, sia alla pneumoplastica riduttiva. I risultati conseguiti in quest’ambito si sono dimostrati soddisfacenti sia in termini di mortalità, che è rimasta nei limiti della chirurgia exeretica, sia in termini di recidiva locale.
Pneumoplastica riduttiva e trapianto di polmone
Per ogni paziente con enfisema grave riteniamo indispensabile una valutazione che contempli entrambe le opzioni chirurgiche. Alla pneumoplastica riduttiva vengono avviati pazienti con iperinflazione, con distribuzione eterogenea dell’enfisema, con FEV1>20% e pCO2 normale. Al contrario, il trapianto sarà prescelto in presenza di enfisema omogeneamente distribuito, bassa FEV1, ipercapnia ed ipertensione polmonare. Il trapianto sarà preferito inoltre nei pazienti con deficienza di alfa-1-antitripsina. Infine, non privo di interesse e di risultati soddisfacenti può dimostrarsi l’impiego combinato della pneumoplastica e del trapianto per ottimizzare, in pazienti selezionati, il trattamento dell’enfisema. Queste combinazioni vedono la pneumoplastica riduttiva come fase di attesa al trapianto, o un trapianto singolo di polmone e contemporanea pneumoplastica unilaterale per prevenire l’iperespansione del polmone nativo, o ancora, la pneumoplastica unilaterale post-trapianto per trattare l’iperespansione acuta o cronica del polmone nativo.
Conclusioni
La pneumoplastica riduttiva si è dimostrata, in pazienti selezionati, una valida opzione chirurgica palliativa nel trattamento dell’enfisema polmonare. Essa, infatti, è in grado di migliorare la dispnea, la funzione polmonare, la tolleranza all’esercizio e la qualità della vita. Studi randomizzati hanno dimostrato che i benefici conseguenti alla pneumoplastica unilaterale o bilaterale sono superiori a quelli osservati con la terapia medica e riabilitativa. I risultati a media distanza suggeriscono, inoltre, che i miglioramenti clinici si protraggono per più di quattro anni nonostante il deterioramento funzionale che si verifica dopo i primi dodici mesi postoperatori. E’ opinione consolidata che la pneumoplastica bilaterale è il procedimento preferenziale per i pazienti con segni bilaterali di enfisema eterogeneo. Ad essa, infatti, conseguono miglioramenti della FEV1 e della dispnea oltre che la sospensione dell’ossigeno e della steroidoterapia. Inoltre, la mortalità ad un anno è significativamente minore se confrontata con quella dei pazienti operati unilateralmente. Tuttavia, la riduzione unilaterale trova una più valida indicazione nei pazienti con enfisema asimmetrico o con controindicazione all’intervento bilaterale per via di precedenti interventi chirurgici al torace, o per empiema, o per pleurodesi. La via d’accesso non si riflette sui risultati come dimostrano gli indici di miglioramento conseguiti dopo interventi sternotomici o videotoracoscopici; è da segnalare, tuttavia, che la videotoracoscopia è meglio tollerata della sternotomia, specie nei soggetti al di sopra dei 65 anni di età. Esistono ancora oggi opinioni contrastanti su alcuni punti che sono anche motivo di ricerca. Essi sono: a) quali sono i meccanismi che determinano i miglioramenti clinici? b) è più vantaggioso un intervento bilaterale in un tempo o, in pazienti selezionati, interventi differiti? c) per quanto tempo perdurano i miglioramenti clinici? d) quali pazienti non si giovano della pneumoplastica? e) la pneumoplastica può cambiare la storia naturale dell’enfisema migliorando la sopravvivenza a distanza? f) quali sono le implicazioni economiche di una più diffusa applicazione di quest’opzione chirurgica? Recentemente il ricorso al trapianto polmonare nei pazienti con enfisema si è via via diffuso ed affermato. I vantaggi del trapianto sono indiscutibili, laddove ad un polmone non più funzionante se ne sostituisce uno, nuovo e sano, che consente un rapido miglioramento della funzione polmonare e l’interruzione immediata di tutti i supporti medici cui questi pazienti sono vincolati. La mancanza, tuttavia, di donatori accresce la lista di attesa e di conseguenza il lungo periodo perché si possa sostituire il polmone malato incide sensibilmente sugli indici di mortalità e di morbilità precoce post-trapianto, i quali risultano superiori a quelli conseguenti alla pneumoplastica. Ne consegue che la pneumoplastica può essere un’opzione cui far ricorso vantaggiosamente prima di un trapianto polmonare. Infine, la pneumoplastica riduttiva si è dimostrata vantaggiosa come primo momento terapeutico in pazienti con neoplasie polmonari metastatiche o con malattie vascolari ritenuti inoperabili per la presenza di grave enfisema. A tutti questi interrogativi si potrà dare una risposta più chiara, se non definitiva, in un prossimo futuro quando si potranno valutare i risultati di studi multicentrici che compendieranno esperienze diverse in centri diversi. Non vi è dubbio tuttavia che una risposta certa rimane ed è l’opinione di Brantigan che la ritiene un’ottima idea, che trova i suoi fondamenti nei progressi chirurgici e tecnologici dei nostri tempi.
Tommaso Claudio Mineo
Docente al Dipartmento di Chirurgia
Univesità di Tor Vergata Roma
Bibliografia
1. Brantigan OC, Mueller E, Kress MB. A surgical approach to pulmonary emphysema. Am Rev Respir Dis 1959; 80: 194-202.
2. Cooper JD, Trulock EP, Triantafillou AN, et al. Bilateral pneumectomy (volume reduction) for chronic obstructive pulmonary disease. J Thorac Cardiovasc Surg 1995; 109: 106-19.
3. Mineo TC, Pompeo E, Simonetti G, et al. Unilateral reduction pneumoplasty for asymmetric emphysema. Eur J Cardiothorac Surg 1998; 14:33-39.
4. Pompeo E, Marino M, Nofroni I, Matteucci G, Mineo TC and the Pulmonary Emphysema Research Group. Reduction pneumoplasty surgery versus respiratory rehabilitation: a randomised trial. Ann Thorac Surg 2000;70:948-954.
5. Pompeo E, Sergiacomi GL, Nofroni I, Roscetti W, Simonetti G, Mineo TC. Morphologic grading of emphy-sema is useful in the selection of candidates for unilateral or bilateral reduction pneumoplasty. Eur J Cardiothorac Surg: 2000;17:680-86.
6. Mineo TC, Pompeo E, Rogliani P, Villaschi S, Pistolese C, Simonetti G. Thoracoscopic reduction pneumoplasty for severe emphysema. Do pleural adhesions affect outcome? Thorac Cardiovasc Surg 1999;47:288-92.
7. Geddes D, Davies M, Koyama H, et al. Effect of lung volume reduction surgery in patients with severe emphysema. N Engl J Med 20-00;343:239-245.




