da Leadership Medica n. 10 del 2006
Abstract
Ether day, 16 ottobre 1846, è la data della prima anestesia generale con etere eseguita su un paziente dal dr. Thomas Morton nel Massachussets General Hospital di Boston; questo articolo, preceduto da una breve storia sui primordi della lotta al dolore, ripercorre gli ultimi 160 anni dall'ether day illustrando scoperte ,innovazioni e nuove intuizioni tese a determinare un progresso continuo - a volte - travolgente nelle conoscenze farmacologiche, fisiopatologiche e cliniche che, dalla II guerra mondiale hanno caratterizzato lo sviluppo della moderna Anestesia. Si descrivono i pilastri sui quali poggiano l'anestesia generale, l'anestesia loco-regionale e l'anestesia locale, se ne evidenziano le scelte applicative in rapporto alle numerose tipologie di interventi chirurgici, si pone cenno sui "devices" routinariamente posti in atto nelle Sale operatorie per il controllo continuo delle principali funzioni vitali (monitoraggio), proponendo al lettore con gli occhi della mente o con la fantasia una "carrellata" e "una zoomata" su quanto avviene nel teatro chirurgico. Spiegando,così, che cos'è l'Anestesia.
Si passa, poi, ad illustrare chi è l'Anestesista-Rianimatore, una "nuova"figura di Professionista (la cui nascita, come anestesista data da "soli" 50 anni) che ha poi aggiunto un'altra e non meno importante operatività nel campo della Rianimazione ed altre specificità nel campo della Terapia del dolore, della Terapia iperbarica e, da oltre un decennio, il delicato impegno nel campo della donazione e dei trapianti d'organo: ponendo grande attenzione a tante problematiche emergenti nell'alveo etico e deontologico.
Sommario:
Introduzione
Con un po' d'orgoglio e con grande e convinto senso di responsabilità viene confezionato questo articolo per la prestigiosa Rivista Leadership Medica, in quanto si presenta l'occasione di illustrare cos'è l'Anestesia e di descrivere chi è l'Anestesista, rispettivamente pratica clinica particolare e "nuova" figura professionale, entrambe nate fondamentalmente per combattere il dolore.
Sembra opportuno far precedere una breve (ma lunga nei tempi) cronistoria sulla lotta al dolore acuto, che ha inizio nella notte dei tempi e che ha un avvio ancestrale se è vero che "il dolore è contemporaneo alla comparsa dell'homo sapiens". Metodi empirici, rimedi estrosi, sistemi disparati, tecniche cruenti riempiono la storia antica nella solitaria battaglia dell'uomo contro il dolore; ad Ippocrate (nel 3° secolo a.C.) è attribuito un rimedio meno empirico per indurre uno stato di incoscienza con l'impiego di una spugna impregnata di mandragora ed oppio ("spongia soporifera", poi presa ad emblema della Società scientifica degli Anestesisti italiani).
Il termine "anestesia" è coniato, nel 50 d.C., da un medico greco, Dioscoride, che studia e descrive il sonno, o meglio l'insensibilità indotta dalla mandragora, che, per molti secoli, sembrerebbe essere stato il mezzo più idoneo e più efficace per attuare "tentativi di anestesia"; saltando quasi 15 secoli, viene, nella metà del 1500, associato alla mandragora l'oppio o la coca contenuta nelle foglie masticate dagli Indios. Nel contempo gli interventi chirurgici vengono effettuati in "corpore vili" con estrema velocità e destrezza (allo scopo di limitare almeno la quantità e la durata del dolore), o con la compressione carotidea (per far perdere temporaneamente la coscienza, metodo il più delle volte letale), o con mezzi di contenzione, o con l'impiego di ghiaccio (dal chirurgo Parè nel 1564 per un'amputazione) o con intrugli vari applicati nel sito delle ferite o ingeriti ("panacee").
Tra il 1700 ed il 1800 si realizza un fervido periodo di importanti scoperte nelle Scienze umane, specie nel campo della Chimica, della Biologia, dell'Anatomia, della Fisiologia e della Farmacologia; viene scoperto (da Davy agli inizi del 1800) il Protossido d'azoto (N2O-"gas esilarante") e, dal suo allievo Faraday, l'Etere solforico nel 1818; nel 1831 viene scoperto il Cloroformio. Anche se tali "farmaci" non trovano applicazione nell'uomo, questi Scienziati aprono la strada alla moderna Anestesia.
Preceduto da un infruttuoso tentativo pubblico di estirpare un dente ad un paziente dopo inalazione di Protossido d'azoto da parte di Horace Wells, il suo discepolo W.T.Morton, il 16 ottobre del 1846, alla presenza di una folta platea di Medici nell'Aula magna del Massachussetts General Hospital di Boston, asportò un grosso tumore del collo ad un paziente che "dormiva" al quale aveva fatto inalare vapori di etere: è l'"ether day", l'avvio della Anestesia moderna: l'uomo non è più solo nella lotta contro il dolore.

L'impiego dell'etere si espande, in breve tempo, in molti Paesi ed apre la strada ad una successiva era di studi, di scoperte e di invenzioni: la siringa (1851), il cloroformio, il curaro, l'acido barbiturico, i derivati della morfina, il ciclopropano, il cloruro di etile, l'intubazione tracheale, la cocaina (per uso topico); e, verso la fine del 1800, sono sperimentate due tecniche tutt'ora applicate, l'anestesia peridurale e l'anestesia subaracnoidea. Studi ed innovazioni che proseguono nel 1900 e si diffondono rapidamente sicchè l'Anestesia trova allocazione e riconoscimento nel 1914 nella prima Rivista dedicata, il "Journal of Anaesthesia and Analgesia", che dà dignità scientifica alla nuova Disciplina. Tanti e tanti studiosi (per lo più stranieri) hanno prodotto una grande messe di osservazioni e di applicazioni cliniche in anestesia generale e loco-regionale,soprattutto a cavallo delle due Guerre mondiali, dando luogo ad un indubbio arricchimento e tangibile sviluppo alla nuova branca della Medicina; fra i tantissimi Autori stranieri, si possono con vanto annoverare due italiani: Dogliotti (-chirurgo- che nel 1931 sperimenta l'impiego dell'alcol nello spazio peridurale) e Bovet (-premio Nobel- che, nel 1947, scopre e prepara un curaro, la gallamina). Dalla metà dello scorso secolo ad oggi, gli studi e la ricerca in Anestesia hanno fatto passi da gigante, con la scoperta di nuovi farmaci anestetici, specie di quelli inalatori, di nuove molecole per il controllo del dolore, di nuovi farmaci miorilassanti, di nuove tecniche di anestesia, di sempre più sofisticati apparecchi per la ventilazione e per il monitoraggio e, soprattutto, di nuove conoscenze inerenti la fisiologia e la fisiopatologia del periodo intra e post-operatorio.
In Italia, l'Anestesia moderna irrompe e si espande subito dopo la seconda Guerra mondiale, attraverso l'impegno, l'ardore e l'intuizione di veri (e, agli inizi, pochi) pionieri che, emigrati temporaneamente all'estero (specie nel Regno Unito), ritornano con un bagaglio di esperienze e conoscenze e danno avvio alla creazione dell'attuale "esercito" degli Anestesisti italiani.
L'Anestesia generale
Alla luce e con l'aiuto della breve storia, si può già comprendere in che cosa consiste l'Anestesia; ma per rispondere al quesito iniziale ("cos'è l' Anestesia"), pare opportuno portare qualche altra considerazione e puntualizzazione ed illustrare i punti essenziali oltre su cos'è, anche come si fa ed in che cosa consiste l'anestesia.
Come più su accennato, fu il medico greco Dioscoride a coniare il termine "anestesia" che significa letteralmente "assenza di sensibilità"; successivamente, il termine si è caricato di altri e più specifici obiettivi, fra i quali, il principale, è il "sonno anestetico" (o narcosi). E', questo, un sonno "parafisiologico" (differente dal sonno fisiologico e da quello patologico -il coma- ), che viene indotto da farmaci (anestetici), iniettati per via venosa o inalati attraverso la respirazione, farmaci capaci di dar luogo al sonno in pochi minuti, agendo a livello della Sostanza reticolare ascendente che viene "depressa", sicchè si interrompe il relais con i centri superiori e soprattutto con la corteccia cerebrale, sede della coscienza, della veglia, degli affetti e della vita di relazione.
Con questi farmaci-iniettabili, come il pentotal, il propofol ed inalatori, come il protossido d'azoto, l'alotano,il sevoflurane, il desflurane il paziente dorme profondamente. Ma ciò non basta per iniziare l'intervento chirurgico: è necessario, infatti, elevare la soglia del dolore con la somministrazione degli analgesici, per lo più derivati sintetici della morfina, che elidono completamente gli stimoli algogeni provocati dal bisturi. Per facilitare l'atto chirurgico, si somministra, infine, il curaro, un farmaco che induce la paralisi muscolare: sicchè, per vicariare la conseguente assenza della respirazione spontanea, si attua l'intubazione tracheale e si dispone il collegamento al respiratore automatico.
In questa prima fase, induzione, con l'impiego dei tre gruppi di farmaci su descritti - anestetico, analgesico, curaro - il paziente dorme profondamente, è protetto da ogni stimolo algogeno, è "curarizzato" (paralizzato) e respira artificialmente: si è pronti per iniziare l'intervento chirurgico.
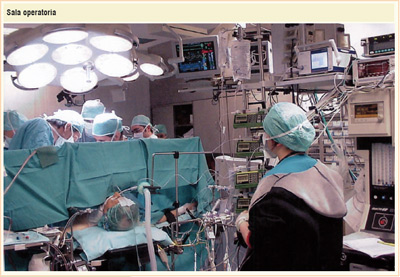
Durante l'intervento, da poche a molte e moltissime ore, si realizza la seconda fase dell'anestesia, il mantenimento: si somministrano, per via venosa, dosi supplettive di analgesici, curari e anestetici (questi ultimi sostituibili con anestetici inalatori), nell'intento di mantenere costante il livello del sonno, dell'analgesia e della curarizzazione, la ventilazione essendo assicurata dal respiratore. La costanza del livello di narcosi evita (e dev'essere evitato!) il rischio di un alleggerimento del sonno durante l'intervento, dando luogo al fenomeno dell'awareness.
Segue la terza fase, il risveglio dall'anestesia: verso la fine dell'intervento, si alleggerisce progressivamente la narcosi (stoppando la somministrazione degli anestetici), si mantiene l'analgesia, si provvede alla decurarizzazione (con la ripresa del respiro spontaneo, il distacco dal respiratore e l'estubazione): il paziente operato è sveglio e cosciente, non sente dolore, respira da solo. Può tornare nel suo letto di degenza, assicurando e attuando il controllo del dolore post-operatorio, oggetto,questo, di una campagna nazionale indetta dal Ministero della Salute nel 2001, denominata "Ospedale senza dolore".
L'anestesia generale, con gli attuali farmaci sempre più maneggevoli e con tecniche sempre più sperimentate, può essere definita una pratica clinica sicura, se si considera che essa viene attuata per una miriade di interventi che vengono quotidianamente eseguiti nelle Sale operatorie di tutto il mondo. E sempre in tema di sicurezza questa viene realizzata, durante ogni intervento,dalla costante presenza fisica dell'Anestesista al letto operatorio e dal monitoraggio, cioè dal controllo continuo di tutte le funzioni vitali del paziente mediante apparecchi sofisticati (e costosi) con i quali portare a buon fine la pratica chirurgica, intervenendo a correggere eventuali modificazioni ( o alterazioni) intraoperatorie dell'attività cardiocircolatoria, respiratoria, renale, metabolica e quant'altro.
L'Anestesia locale e loco-regionale
Accanto all'anestesia generale, fra le altre tecniche anestesiologiche sono da enumerare: l'anestesia locale (o di superficie), l'anestesia per infiltrazione (bloccando le terminazioni nervose con gli anestetici locali lidocaina, mepivacaina, bupivacaina, ropivacaina), l'anestesia tronculare (depositando l'anestetico locale nelle vicinanze di grossi tronchi nervosi consentendo di operare arti superiori, inferiori) e l'anestesia loco-regionale. E', questa, una tecnica che, negli ultimi tempi, è sempre più applicata. Consiste nell'introdurre l'anestetico locale (a volte aggiungendo un oppioide) nello spazio epidurale (la cosiddetta"peridurale") o nello spazio sottodurale(la "spinale"); si conserva la coscienza del paziente e si rende "insensibile" la zona che deve essere sottoposta a intervento chirurgico. Tecnica, da sola, eccellente per la chirurgia ortopedica (agli arti inferiori), urologica (prostata), ginecologica, chirurgica (varici, emorroidi) ed altro. In alcune tipologie di interventi si può realizzare la combinazione dell'anestesia generale con quella loco-regionale ("anestesia combinata"); insomma ed in sintesi, l'Anestesia offre al paziente da operare una gamma di possibilità applicative veramente ampia, facilitando ed incentivando l'opera del Chirurgo sì da suffragare l'assunto che "la chirurgia moderna ha potuto registrare, negli ultimi 30 anni, enormi progressi, grazie (anche) alla moderna Anestesia" consentendo cioè l'esecuzione di interventi sempre più arditi e complessi (Cardiochirurgia, Neurochirurgia, Chirurgia toracica, pediatrica, trapianti d'organo) su una vasta gamma di pazienti (da neonati immaturi a grandi anziani) con patologie di accompagnamento che aggravano lo stesso atto chirurgico.
Ed ora l'illustrazione della figura dell'Anestesista.
Durante e subito dopo la II Guerra mondiale, l'Anestesia eterea era somministrata ai pazienti nelle Sale operatorie dalle Suore; poi analoghe "primordiali" tecniche di narcosi dagli stessi Chirurghi. A sfatare il residuale antico e cattivo aforisma che "l'Anestesista è nipote della Suora e figlio del Chirurgo", alla fine degli anni 50, si verificano in Italia l'istituzione dei primi Servizi Ospedalieri di Anestesia (legge Borsellino del 1954) e la nascita delle prime Scuole di Specializzazione, che, successivamente, si estendono presso ogni Università, sicchè addì oggi si può contare su 39 Scuole di Specializzazione (con adeguamento Statutario agli standards europei), della durata di 4 anni, presso le quali si sono formati gli Anestesisti, che hanno prestato la loro opera in Sala operatoria negli ultimi 50 anni. Attualmente, lo stuolo degli Anestesisti italiani ha superato le diecimila unità: sono Professionisti impegnati e preparati, soprattutto le ultime leve, al cui aggiornamento continuo provvede la Società scientifica (SIAARTI nel cui logo campeggia il motto: "divinum opus sedare dolorem").
Il medico Anestesista è, quindi, uno Specialista che, preparato culturalmente, scientificamente e clinicamente nelle Scuole di perfezionamento, presta la propria opera in Sala operatoria, ma anche fuori dalla Sala operatoria prima e dopo l'intervento attuando quella Medicina perioperatoria che rappresenta il goal al quale per anni la categoria degli Anestesisti italiani ha tanto lavorato: per assicurare quell'assistenza completa e delicata all'operando attraverso l'applicazione dell'anestesia; per provvedere al controllo delle funzioni vitali o al loro ripristino mediante il monitoraggio sofisticato; per collaborare fattivamente con l'opera del Chirurgo (con il prezioso ausilio del sovente dimenticato ma imprescindibile personale infermieristico); per identificare ed eliminare i fattori di rischio insiti in ogni gestualità del medico; per ovviare all'errore umano e/o materiale, sempre dietro l'angolo, in un lavoro (a volte stressante) che richiede sempre massima attenzione, concentrazione e preparazione.

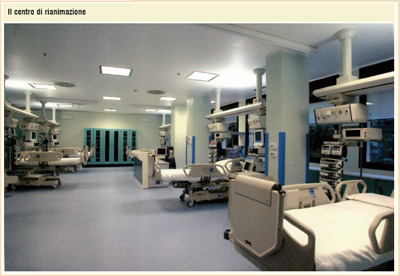
Non v'è da sottacere, comunque, che complicazioni gravi od eventi mortali possano registrarsi in Sala operatoria, eventi sovente enfatizzati dai mass-media e a volte tacciati come esempi di "malasanità"; ma nella stratificazione globale, gli eventi negativi sono, per quelli mortali, dell'ordine di uno ogni 100.000 anestesie, nel cui determinismo possono entrare fattori patogenetici i più disparati, sulla genesi dei quali può e deve disquisire anche l'azione giudiziaria che richiede una condotta professionale improntata a diligenza, perizia e prudenza. L'attitudine professionale a sostegno delle funzioni vitali fa dell'Anestesista lo Specialista della Rianimazione. I Centri di Rianimazione altrimenti denominati "Terapie intensive polivalenti" sono Reparti speciali, nati in Italia alla fine degli anni sessanta (istituiti nel 1968 con la legge Mariotti) nei quali vengono accolti i pazienti acuti e gravi con una o più funzioni vitali deficitarie e che, pertanto, sono o possono essere in imminente pericolo di vita(il "rianimando"); le patologie, che possono creare questa grave situazione, sono molteplici: si pensi al politrauma, all'insufficienza cardiorespiratoria acuta e grave allo stato di shock, all'intossicazione (esogena ed endogena), ai gravi squilibri metabolici, al post-operatorio di pazienti critici ed altro ancora.
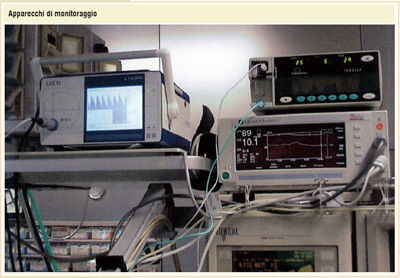
Il Rianimatore, con il bagaglio di conoscenze ed esperienze acquisite in Sala operatoria e derivate dalla specifica preparazione presso la Scuola di Specializzazione, si fa carico della cura e della gestione del paziente critico; in ciò supportato dal personale infermieristico addestrato e da una serie di attrezzature speciali, apparecchiature moderne,e supporti particolari. In questi ambienti (ogni Ospedale è dotato di un Centro di Rianimazione) si attua quotidianamente (h 24 per 365 giorni all'anno) quella "Medicina di frontiera" tesa a salvare vite umane, evitando ogni forma di "accanimento terapeutico" ovverossia di "abbandono terapeutico" e proscrivendosi l'eutanasia: argomenti e problematiche di attualità, oggetto di dibattiti sovente molto accesi, per cui si auspica una chiara legislazione ad hoc almeno per quanto riguarda il "testamento biologico" (o volontà anticipate o "living will") argomenti tutti che richiedono un approfondimento con una trattazione a parte. Ancora un breve cenno di tipo legislativo: il Rianimatore ha recepito pienamente quanto divisato nella legge del 1994 sull'accertamento della morte encefalica. Quando questa si verifica, dopo il periodo di osservazione sulla persistenza dei segni clinici e strumentali dell'avvenuta cessazione di tutte le funzioni cerebrali (come previsto dalla citata legge, che è una delle più chiare e garantiste a livello europeo) il Rianimatore, lì dove non si registri specifica opposizione, facilita il processo dalla donazione e il conseguente iter del trapianto degli organi.
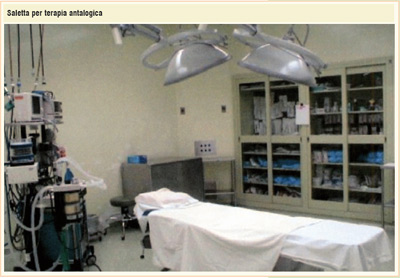
E' questo, un importante capitolo della moderna Medicina: realizzare un trapianto di fegato, di cuore, di polmone (organi salvavita di pazienti in lista di attesa), di rene, cornee, segmenti ossei, pelle, rappresenta una nuova frontiera della Chirurgia, ha un significato etico-sociale di grande valenza, che si può racchiudere nella frase "dare vita ad altri dalla morte del singolo", e trova nel Rianimatore la massima recettività e concreto coinvolgimento. Il Rianimatore può esercitare ancora la sua specifica attività anche fuori dalla Rianimazione: infatti egli è lo specialista che copre le esigenze del Sistema nazionale del 118 per le Emergenze extraospedaliere, collaborando attivamente ad assicurare la sicurezza a pazienti critici sul luogo nel quale si verificano situazioni di gravità improvvisa. La competenza acquisita in Sala operatoria sull'uso dei farmaci analgesici e sull'applicazione dei blocchi nervosi ha consentito di sviluppare il tema della Terapia antalgica: anche il controllo del dolore cronico (da neoplasie e non) è spesso competenza dell'Anestesista a seguito di studi specifici e approfonditi sulla fisiopatologia del dolore cronico, sicchè nel nostro Paese sono sorti Centri specializzati, tipo "Pain Clinic", e, con altri Specialisti come gli Oncologi, gli Hospices dove vengono accolti pazienti affetti da neoplasie in fase terminale.
All'Anestesista-Rianimazione è riconosciuta la responsabilità della gestione della Camera iperbarica, in cui sono trattati pazienti affetti da alcune patologie, come l'embolia gassosa (malattia del palombaro), la gangrena gassosa, situazioni cliniche acute che si risolvono con l'ossigenoterapia iperbarica. L'Anestesista da anni ormai non è più solo un importante supporto alla chirurgia; uscito dalla Sala operatoria egli si è dedicato ad altri ambiti assistenziali, come la Rianimazione, la Terapia antalgica, l'Iperbarica e l'Emergenza extra ed intraospedaliera: campi nei quali si esplicita la "vocazione" dell'Anestesista-Rianimatore nei confronti del paziente acuto,grave e sofferente, attraverso la convinta apertura verso altre Discipline e perseguendo quella multidisciplinarietà che è fondamento della moderna Medicina.

Professor Gerardo Martinelli
Reparto di Anestesia e RianimazionePoliclinico S. Orsola Malpighi - Bologna




